不妊治療

不妊症は、結婚後正常な夫婦生活を続けたのに1年経過しても子宝に恵まれないことをいいます。
一般に結婚を考える年齢で、避妊せず、通常の夫婦生活を送っていた場合の妊娠率は、半年で7割、1年で9割、2年で10割といわれています。
※日本産婦人科学会
妊娠するためにはどうしたらいいのでしょう。
不妊治療は、医療機関で苦労して頑張ってもお金がかかるだけで断念せざるをえないかもしれません。
妊娠は、我慢して機械的に治療をおこなうのではなく、妊娠できるための体づくりが最重要となります。
当院グループでは、平成元年より妊娠を希望するご夫婦のための不妊治療をおこなってきました。治療には患者さん一人ひとりの異なった体質に合わせて最善の体質改善をおこなう必要があります。そのためには鍼灸治療が絶対不可欠です。
- 「不妊症かも」
- 「治療を始めるタイミングがわからない」
- 「不妊治療してもなかなか妊娠できない」
とお悩みの方は、半年、1年や2年に関わらず、妊娠できる体づくりをを始めましょう。
不妊治療に対する政府の方針
菅義偉首相は令和2年9月17日、不妊治療への保険適用を早急に実現するよう検討を求めたうえで 「不妊治療の保険適用が実現するまでの間、助成制度を大幅に増額してほしい」と公表しました。
ご存知の方も多いと思いますが、不妊治療のなかでも治療費が高額な体外受精と顕微授精については、 国が費用の一部を助成する制度があります。
令和3年1月1日から変更された助成制度
- 所得制限がなくなりました
- 助成金が1回30万円になりました
- 助成回数が1子ごとに6回までになりました
◆拡充内容詳細
| 治療終了日 / 内容 |
令和2年12月31日まで | 令和3年1月1日以降 |
|---|---|---|
| 所得制限 | 730万円未満 (夫婦合算の所得) |
撤廃 |
| 助成額 | 1回15万円 (初回のみ30万円) |
1回30万円 |
| 助成回数 | 生涯で通算6回まで(※1) | 1子ごとに6回まで(※1) |
| 対象年齢 | 妻の年齢が43歳未満 | 妻の年齢が43歳未満 |
※1
40歳以上43歳未満は3回まで
※2
対象者については、原則、法律婚の夫婦を対象とするが、生まれてくる子の福祉に配慮しながら、事実関係にある者も対象とする。
※3
対象治療法は体外受精及び顕微授精
厚生労働省:不妊治療に関する取組
不妊治療に対しての保険適応の壁は大きいようですが、近い将来、不妊治療が保険適応にならなかったとしても、猶予期間の間に助成制度が拡大すれば、不妊治療を望んでいるご夫婦にとっては大きな助けとなるかもしれません。
経済的理由で不妊治療の延期・断念は54%
当院も加入している不妊に悩む人を支援するNPO法人Fine(ファイン)が2018~19年に約1500人に聞いた調査では、1回の平均治療費が50万円を超えると回答したのは体外受精で43%、顕微授精で60%。治療費の総額は100万円以上が56%、うち7%は500万円以上と答えています。
また、経済的理由で治療を延期、断念した人は54%に上っています。
不妊症の原因
ではなぜ、これだけの金額と苦労を重ねても妊娠できないのでしょう。
妊娠できない原因は、晩婚化や生活環境だけでなく、淡々とおこなう現代の治療方法にあります。
まず、不妊症の原因としては、おおまかに
- 排卵時のホルモンバランスの崩れによる排卵障害
- 子宮内膜症や性感染症などが原因による卵管の詰まり
- 子宮に異常があるために受精卵が着床できない
- 免疫因子の抗精子抗体
- 原因不明
といったからだの原因があげられます。
また、不妊が増加する原因として
- 晩婚化
- 社会進出によるライフスタイルの変化
- 不妊症に対する誤った知識
- 必要以上の治療による不妊症
があげられます。
西洋医学では、この過程のどこかに不妊症の原因があると考え治療をおこなっていきます。
排卵時のホルモンのバランスが崩れたために起こる排卵障害、子宮内膜症や性感染症などの原因による卵管のつまり、子宮に何らかの異常があるために受精卵が着床できないなどの原因がある場合は『対症療法』、特別な原因が見つからなければ、『ステップアップ治療』をおこないます。
ステップアップ治療は、タイミング療法から始まります。原因はわからないけれども、排卵に問題がある場合には排卵誘発剤を使い、ホルモンの分泌が悪ければホルモン剤によって調節します。
それでも効果が得られない場合、高度生殖医療に分類される人工授精(AIH)・体外受精(IVF)・顕微授精(ICSI)へと進みます。
一般的に妊娠の過程では
-
1 排卵
-
2 受精
-
3 子宮内へ移動
-
4 着床
の流れでおこないますが
高度生殖医療(体外受精)では
-
1 採卵
-
2 受精
-
3 胚培養
-
4 移植
という流れになります。
しかし、ただやみくもに体外受精などの高度生殖医療を繰り返しても、妊娠するための体ができていないと、失敗が続くだけでなく、子宮を痛めてしまい、余計に妊娠しにくい体になってしまいます。
ではどうすることが妊娠への近道なのか、その答えが東洋医学にあります。東洋医学である鍼灸治療では、体質改善をおこなうことこそ妊娠への近道と考えています。
妊娠適齢期と卵子の話

近年、体外受精や顕微授精をおこなう頻度が高くなった原因には、特定不妊治療支援事業の影響もありますが、それとは別に、妊娠適齢期や卵子の問題もあります。
厚生労働省:不妊治療をめぐる現状では、出生時における母親の年齢が
●母親が35歳以上での出産の割合
平成12年「11.9%」→平成23年「24.7%」
●母親が40歳以上での出産の割合
平成12年「1.3%」→平成23年「3.6%」
という結果のように、高年齢出産の割合が増加しています。
妊娠適齢期
妊娠適齢期とは、妊娠可能な年齢だと思ってください。
一般的に、閉経するまで妊娠できると思っている人も多いかもしれませんが、生理があるから妊娠できるというのは大間違いです。
閉経前の生理は、排卵がなくなった後も卵の周りの細胞がホルモンを10年くらいは作り続けるために生理があるだけで、およそ閉経の10年前には排卵していない状態になります。そのため、35~45歳くらいの間に、健全な卵、妊娠するための限界が訪れます。
それを反映してか、不妊治療の助成件数(平成24年度)では、30歳以上、特に35歳~44歳に集中しています。
●年齢5歳階級別の助成件数
25~29歳 5.0%
30~34歳 22.3%
35~39歳 39.9%
40~44歳 28.8%
※厚生労働省:「不妊に悩む方への特定治療支援事業等のあり方に関する検討会」報告書
卵子の数
妊娠は、卵子と精子が受精して受精卵ができ、着床することで成立します。
この卵子のもとは、原始卵胞と呼ばれ、妊娠5~6カ月の胎児の頃が一番多く、500万~700万個あるといわれます。
しかし、生まれるときにはすでに200万個くらいに減少、思春期以降も月経周期ごとに1000個くらい減り続けるといわれています。
排卵に至る卵子は、女性の一生で月に1個、合計400~500個といわれています。
卵子の老化
近年、不妊治療では、生殖能力の低下だけでなく卵の質の低下が妊娠の障害になる問題だと注目されています。
卵子の元となる原始卵胞は、生まれた時にはすでに卵巣の中にあるため、ご自身の年齢と同じ年齢と思ってください。
そのため、実年齢が30歳なら卵子も30歳ということです。そのため、妊娠率は35歳以降急激に低下して、40歳を超えると確率的にはかなり難しくなってきます。
2002年、アメリカでは加齢による妊娠率の低下を裏付ける統計結果が出ました。
その統計では、体外受精1回あたりで出産まで至る妊娠の確率は、 34歳以下で35~40%、39歳で20%、42歳で9%、44歳以上では2%と報告されています。
卵子が老化すると、卵子は受精卵や胚にならなくなってしまう事が多いだけでなく染色体異常を持つ確率が高くなってしまいます。
卵子の染色体異常とは、正しい減数分裂を失敗しやすくなり、結果として、ほとんどのケースで受精卵が育つことができない、育ったとしても着床しない、着床しても流産してしまいます。
不妊治療の重要なポイント
1.基礎体温を2層性のグラフに近づける
不妊治療をおこなう上で重要なことは、基礎体温を測ることです。
基礎体温表は、生理周期と女性ホルモンのバランスが整っているのかを教えてくれるもので、わかりやすく言えば、妊娠しやすいかどうかを判断する目安になります。
生理周期は、25~38日くらいで、理想は28日。この周期の中で、体温は低温期と高温期とにわけられます。
低温期とは、子宮内膜の粘膜層を体外に排出する月経期(生理)と、新しい粘膜層を再生させる卵胞期があり、36.4℃以下が望ましいです。
また、低温期に成熟した卵胞は、排卵期に卵子を排卵して、黄体へと変化します。この黄体からは、黄体ホルモンであるプロゲステロンが分泌し、その作用で体温を急激に上昇させ、排卵期を経て高温期(黄体期)へ移行させてくれます。
高温期へ移行する時の排卵期は1日、低温期と高温期の差は0.3℃以上、高温期は36.7℃以上が理想的です。
黄体の寿命は比較的正確なため、高温期は通常14日間続きます。
期間は正常ですが、高温期の時期に体温が低い場合は、卵を育てにくい環境にあり、高温期にしっかり体温をあげる治療をしていかなければなりません。
そして、排卵、着床、妊娠が順調にいくと、次の月経はなく、高温期が100日ほど続きます。
妊娠判定が出るのは、生理予定日だった日から1週間後です。
鍼灸治療では、まず医療機関での検査と基礎体温、現在の身体の状態を照らし合わせます。
その結果を考慮したうえで、低温期、排卵期、高温期それぞれの時期に合わせた治療をおこない、生理周期を安定させ、メリハリのある温度差0.3℃以上、排卵後1日で高温期に移行、しっかりとした2層性の基礎体温にしていきます。
ホルモン剤等の薬では、強制的にホルモンバランスを整え妊娠させようとするため、体外受精(IVF)や顕微授精(ICSI)でも失敗ばかりが続いてしまいます。
その点、当院の鍼灸治療は、女性の体が妊娠しやすい体質に向かうよう自然に促してあげることが可能となります。
2.子宮内膜を厚くする
妊娠するために重要な要素として、子宮内膜の厚さがあげられます。子宮内膜とは、受精卵が着床する場所であり、子宮内膜が薄い状態では、着床しにくくなるからです。
妊娠するために必要となる理想的な子宮内膜の厚さは8mm以上です。
8mm以上ないと妊娠しないというわけではありません。
アメリカの産婦人科医で構成される研究での結果が、子宮内膜の厚さが8mmで妊娠率53.1%、16mmでは67.6%と報告されたからです。
不妊治療をおこなっている人の子宮内膜は、比較的薄く、着床しにくい傾向にあります。
・子宮内膜を厚くしてくれる
・粘液の分泌を増やし粘調度を下げる
当院では、一般的な不妊症に対する鍼灸治療でおこなう骨盤内の血流循環を改善させる治療だけではなく、意図的に卵胞ホルモンであるエストロゲンの分泌を整えることで妊娠しやすい状態に促していきます。
これは、子宮内膜を厚くさせ、子宮頸管粘液の分泌量が増え、さらさらした状態になることで、精子は子宮内に進入しやすく、卵子までたどり着きやすくなります。
3.着床~妊娠判定まで高温を維持させる
前述した子宮内膜が薄い人は、着床しにくいだけでなく妊娠を維持することも難しくなってきます。
前述の研究結果では、内膜の厚さが8mmある人でも53.1%しか出産にいたらないわけですから、妊娠判定が出たとしても安心できません。
不妊治療をおこなっている人の中でも、着床しても妊娠に至らない、もしくは妊娠判定が出た後でも流産してしまういわゆる不育症になる人も少なくありません。
内膜を柔らかくして、血管を作る
受精卵を受け入れ、育てる
当院の鍼灸治療は、この点も重要視し、黄体ホルモン(プロゲステロン)の分泌を促してあげることを目的におこないます。鍼灸治療をおこなうことで、子宮内膜の厚さと高温を維持できるように働きかけ、着床、妊娠、出産までのサポートをしていきます。
当院で不妊治療をおこなう患者さんの多くは、すでに病院での不妊治療を開始している方です。
不妊治療を開始する時期がわからず病院へ行くのを悩んでしまう方でも現在の状態を把握してもらい、今の状態に合わせた治療は可能です。
このように、当院の不妊治療は、着床~妊娠判定へと確実に進んでもらうために患者さんの状態によって治療内容を変えています。
例えば、タイミング療法をおこなっている人では、タイミングを計った翌日、人工授精や体外受精をおこなう人では、実施したその日に鍼灸治療をおこなうのが望ましく、その後も高体温が維持できるように体調と基礎体温を確認しながら適切な鍼灸治療をおこないます。
体外受精を予定している患者さんには、良い卵子を採卵できることを第1段階の目標として設定する場合もあります。
また、病院での治療を併用している患者さんには、私たちの治療方針、意見を反映させることは難しいかもしれませんが、人工受精、体外受精をおこなうタイミングは、体調や基礎体温、子宮内膜の厚さなどを確認して指導します。
なぜなら、ただやみくもに人工受精や体外受精を繰り返しても、妊娠するための体ができていないと、失敗が続くだけでなく、子宮を痛めてしまい、余計に妊娠しにくい体になってしまうからです。
それでも人工受精や体外受精をおこなう場合は、事前に今の状態をご説明したうえで、最大限、妊娠するための治療をさせていただきます。
4.出産までに直面する様々な症状に対応する
不妊治療は、妊娠がゴールではありません。言葉では、妊娠が目的ですが、本来の目的は子供が欲しいから治療をおこなうのであって、無事に出産しなければ目的は叶いません。不妊治療は、新しい家族に出会うための過程です。
出産までの道のりには、つわり、腰痛、逆子や妊娠高血圧、糖尿や尿蛋白、切迫流産になるケースもあるので、その都度対応していかなければなりません。
時には帯状疱疹、顔面神経麻痺や突発性難聴にかかり、妊娠中であるために、ステロイドが使えず治療不可能となるケースがあります。しかし、当院では、そのような症状でも鍼灸治療で対応しています。
不妊治療の流れ
-
1.問診・脈診・腹診
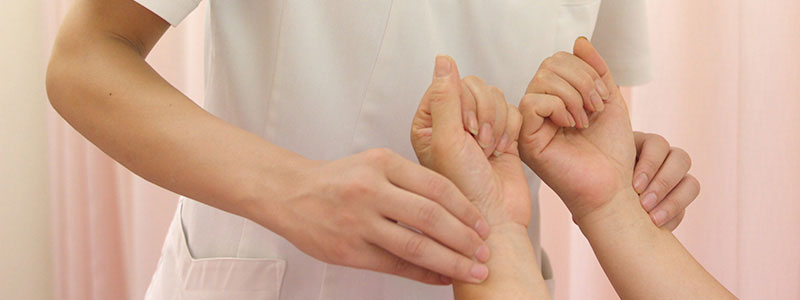
当院では、まず患者さんから今までの治療状況、生理周期等、関係することをうかがって、原因を突き止めます。
女性の体はデリケートです。どの年代においても女性ホルモンのバランスが関係するため、確認する「問診」をとても大切に考えています。
問診後は、実際にどのような状態なのか、脈診から生理周期の変化を確認。基礎体温表を記録している方には照らし合わせて診断精度を高めます。腹診では子宮周辺の冷えや筋腫、子宮内膜症、潰瘍性大腸炎などお持ちの方には状況確認をおこなうこともあります。
-
2.鍼灸治療
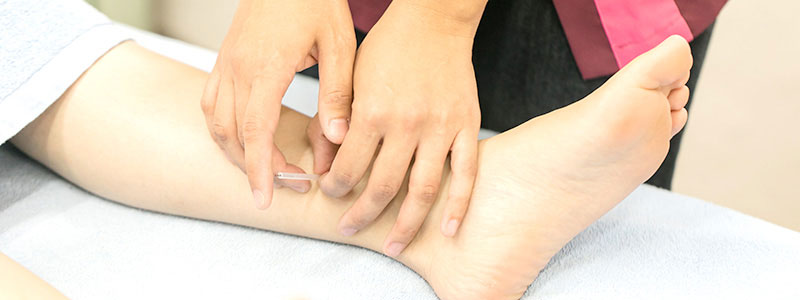
問診と検査等の後は、ベッドに横になってリラックスしていただいた状態で鍼灸治療をおこないます。
鍼は髪の毛と同じくらいの太さ0.1mmほど、お灸は、火が直接肌に触れないものを使用していますので、火傷やお灸の痕が残る心配を極力減らします。
お灸にはリラックス効果だけでなく、血行の促進や抵抗力を高めて体を強くしてくれるといった様々な作用があります。また、鍼治療の後にお灸をすることで、治療効果が持続する作用もあります。
当院の不妊治療の特徴は、生理周期の中で、治療方法が変化します。それは、月経が始まる低温期、排卵期、排卵後の高温期で女性ホルモンの優先順位が変わるからです。
また、基礎体温のグラフが
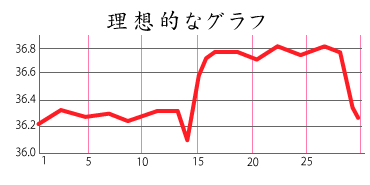
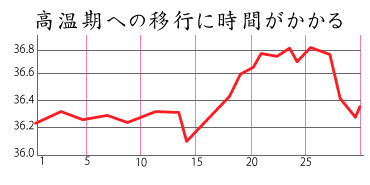
・低音のまま上がらない(無排卵)
・高温期が短い(黄体機能不全)
・高温期の体温が低い
・全体的にバラバラ(無排卵)
・全体的に低い・高い
・排卵から高温期になるまで時間がかかる
・高温期の途中で体温が下がったりするなど理想的な基礎体温のグラフではない、すなわちホルモンバランスが乱れている場合は、その状態に合わせて治療法を選定し、前述した理想的な2層性の状態になるよう整えていきます。
同時に、病院での治療を併用している患者さんには、人工授精や移植をおこなった日は、無事着床し、心拍を確認できるための治療もおこないます。
不妊治療をおこなっている患者さんの状態は、流産しやすい状態(不育)にある場合が多く、着床後妊娠判定に至らなかったり、切迫流産、逆子、出産予定日になっても陣痛が来ない場合もありますので、当院では出産、産後までしっかりとケアする体制を整えています。
不妊治療のツボ
不妊症治療に使用する代表的なツボとして「三陰交(さんいんこう)」があります。
人の体にはいくつかの経絡(気の流れ)というものがあるのですが、三陰交は子宮の機能に関係する腎経(じんけい)・肝経(かんけい)・脾経(ひけい)の三つの経絡が交わるところであり、これらの機能を整える重要なツボなのです。
場所は「内くるぶしから指4本分上、スネの内側で強く押さえると少し痛みを感じる部分」です。女性ホルモンを調整する作用のある三陰交は、非常に繊細なツボです。
素人がむやみに刺激することは避け、必ず担当の鍼灸師に相談してください。
女性疾患に使用する代表的なツボとして「関元(かんげん)」があります。
東洋医学(中医学)の基本は「気・血・水」で成り立っています。
そして、病気の原因を辿っていくと「気」の不具合に辿り着きます。
気とは生命エネルギーのことです。気が詰まったり不足したりすると、五臓六腑の働きが低下し、様々な症状があらわれます。
この気が貯まるところが関元(別名:丹田(たんでん))です。
関元に気が満ち溢れている時は、体調良好で元気でいられますが、足りなくなってくると不調を感じてきます。
女性の場合、この関元に子宮や膀胱、小腸などが位置するため、生理痛や膀胱炎、神経性腸炎などの症状がこの位置にあらわれます。
場所は「おへそから指4本分下の凹んだ部分」です。
不妊治療では、生理痛がある時、排卵時、移植時などによく使用するツボとなります。
不妊治療に対する学術活動

当院では、平成元年よりおこなっている不妊症に対する鍼灸治療の経験と実績をもとに、札幌、仙台、新宿、名古屋、 大阪、神戸、高松、岡山、福岡等の地域で鍼灸師向け、鍼灸学生向け、及び患者さん向け不妊治療セミナーをおこなっています。
このセミナーは、鍼灸師に対して、不妊症に対する基礎知識と技術の向上、そして、その技術によってより多くの患者さんへ還元できたらと考えております。